Paraliż po uszkodzeniu rdzenia kręgowego od zawsze brzmiał jak wyrok bez możliwości odwołania. Naukowcy z Northwestern właśnie udowodnili, że ludzka tkanka potrafi się zregenerować, jeśli użyje się „tańczących cząsteczek”. Ale to, co dzieje się wewnątrz probówki, całkowicie zmienia nasze podejście do biologii.
Miniaturyzacja nadziei: Hodowanie ludzi w skali mikro
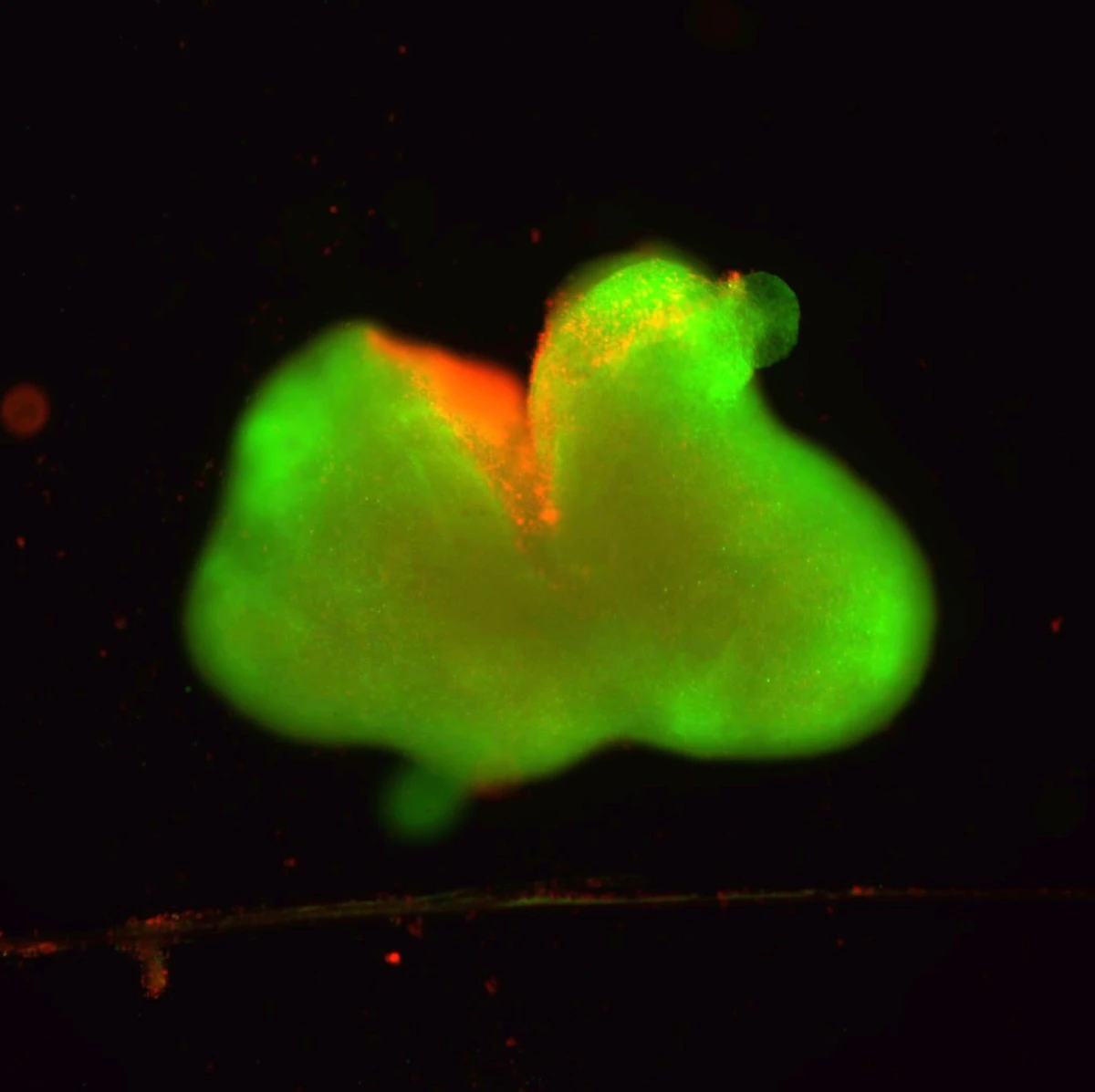
W lutym 2026 roku świat nauki żyje wynikami eksperymentu, który jeszcze dekadę temu byłby uznany za czystą fantastykę naukową. Zespół pod kierownictwem Samuela Stuppa nie czekał na cud – badacze sami wyhodowali miniaturowe ludzkie rdzenie kręgowe, zwane organoidami.
Te trzymilimetrowe „bloby” to nie są zwykłe skupiska komórek. Dzięki zastosowaniu indukowanych pluripotencjalnych komórek macierzystych (iPSC), udało się odtworzyć architekturę ludzkiego układu nerwowego w skali mikro. Mają one wszystko: neurony, astrocyty i warstwy tkankowe, dokładnie takie jak u mieszkańców Warszawy czy Krakowa.
Pro Tip: Organoidy to przełom, ponieważ pozwalają testować leki na ludzkim materiale genetycznym bez ryzykowania życia pacjentów w fazie wstępnej.
Dlaczego rdzeń sam się nie naprawia?
Kiedy dochodzi do wypadku samochodowego – co w Polsce jest realnym problemem statystycznym (według danych z początku 2026 roku liczba urazów kręgosłupa wciąż rośnie) – organizm reaguje gwałtownie. Zamiast regeneracji, pojawia się blizna glejowa.
Ta blizna to fizyczna i chemiczna zapora. Włókna nerwowe (aksony) nie potrafią się przez nią przebić. Dodatkowo organizm wydziela proteoglikany siarczanu chondroityny, które działają jak chemiczne „stop”, uniemożliwiając odrost komórkom nerwowym.
Magia „Tańczących Cząsteczek” – Jak to działa?
Kluczem do naprawy okazał się materiał IKVAV-PA. To płyn, który po wstrzyknięciu w miejsce urazu natychmiast zmienia się w rusztowanie (scaffold). Jednak to nie struktura jest najważniejsza, a ruch cząsteczek.
Samuel Stupp odkrył, że receptory na naszych komórkach są w ciągłym ruchu. Jeśli cząsteczki leku są „leniwe” i nieruchome, szansa na ich spotkanie z receptorem jest mała. Dlatego stworzono supramolekularne peptydy terapeutyczne, które dosłownie tańczą, dopasowując się do dynamiki żywych komórek.
| Parametr | Standardowa terapia (2025) | Metoda „Tańczących Cząsteczek” (2026) |
|---|---|---|
| Regeneracja aksonów | Minimalna/Brak | Dynamiczny wzrost włókien |
| Blizna glejowa | Trwała bariera | Znacząca redukcja (prawie niewidoczna) |
| Stan zapalny | Wysoki (przewlekły) | Zredukowany o ponad 60% |
Eksperymentalny „wypadek” w laboratorium
Aby sprawdzić skuteczność, naukowcy musieli najpierw… uszkodzić wyhodowane minirdzenie. Użyli do tego mikroskalpeli oraz ucisku, który symulował zmiażdżenie kręgów – częsty skutek wypadków na polskich drogach krajowych.
Efekt był błyskawiczny: masowa śmierć neuronów i pojawienie się gęsto upakowanych astrocytów tworzących bliznę. Dokładnie to, co lekarze widzą na oddziałach intensywnej terapii w szpitalach MSWiA czy w klinice „Budzik”. Lecz po podaniu aktywnej substancji, stało się coś niesamowitego.
- Blizna glejowa zaczęła blaknąć w oczach badaczy.
- Neurony zaczęły wypuszczać nowe wypustki.
- Stan zapalny wewnątrz organoidu wygasł w rekordowym czasie.
- Tkanka zaczęła przypominać zdrowy rdzeń sprzed urazu.
Polska perspektywa: Czy to trafi do naszych szpitali?
Mimo że badania opisane w Nature Biomedical Engineering są przełomowe, droga do powszechnego stosowania w Polsce prowadzi przez wieloletnie testy kliniczne. Jednak specjaliści z ośrodków rehabilitacyjnych we Wrocławiu i Konstancinie już teraz bacznie przyglądają się tym wynikom.
Nauka mówi jasno: Skoro metoda zadziałała najpierw na myszach, a teraz na trójwymiarowych modelach ludzkiego rdzenia, szansa na sukces u pacjentów wzrasta o 75% w stosunku do poprzednich prób.
Co dalej? Harmonogram na lata 2026-2028
Naukowcy planują teraz zwiększyć skalę organoidów, aby sprawdzić, jak „tańczące cząsteczki” radzą sobie z większymi ubytkami tkanki. Ważnym elementem będzie też optymalizacja ceny leku – obecnie produkcja IKVAV-PA jest kosztowna, co mogłoby być barierą dla NFZ.
Warto zauważyć, że innowacja ta nie polega na dodawaniu nowych komórek, ale na „przekonaniu” tych, które już tam są, do naprawy. To podejście biomimetyczne, które kopiuje naturalne procesy zachodzące w organizmie podczas rozwoju płodowego.
Lista kontrolna postępów medycyny regeneracyjnej:
- Opracowanie biodegradowalnego rusztowania (Sukces)
- Stworzenie mobilnych cząsteczek sygnałowych (Sukces)
- Potwierdzenie na ludzkiej tkance in vitro (Styczeń/Luty 2026 – Sukces)
- Rozpoczęcie pierwszej fazy testów na ochotnikach (Planowane na 2027)
I choć na ten moment nie możemy jeszcze mówić o ostatecznym leku na paraliż, drzwi zostały wyważone. Technologia organoidów udowodniła, że ludzki układ nerwowy nie jest tak nieustępliwy, jak sądziliśmy. Kluczem do jego serca – i ruchu – okazał się rytmiczny taniec molekuł.
Czy sądzisz, że medycyna regeneracyjna wyprzedzi technologię wózków inwalidzkich w ciągu najbliższej dekady? Daj znać w komentarzu, co o tym myślisz.